Kutane T-Zell-Lymphome (engl. cutaneous T-cell lymphomas, CTCL) sind maligne Neoplasien, die zur Klasse der Non-Hodgkin-Lymphome (NHL) gehören. CTCL sind eine histologisch und prognostisch heterogene Gruppe. Zu den häufigsten CTCL-Varianten gehören die Mycosis fungoides (MF) und das Sézary-Syndrom (SS). Die Diagnose von CTCL ist anspruchsvoll und wird häufig spät gestellt. Für die Diagnosestellung und Stadieneinteilung müssen die drei Kompartimente Haut, Blutkreislauf und Lymphknoten gleichermaßen berücksichtigt werden. Zudem kann es selten zum Befall innerer Organe kommen. Der Therapieansatz richtet sich nach Krankheitsentität und -stadium. Zu den wichtigsten Therapiezielen gehören Remissionsinduktion, Symptomlinderung und Verbesserung der Lebensqualität. Moderne multimodale Therapieansätze ermöglichen ein anhaltendes Therapieansprechen und eine Steigerung der Lebensqualität.
Alle CME-Fortbildungen Onkologie
CME-Fortbildungen für Onkologen: Vertiefen Sie Ihr Fachwissen in hämatologischen und soliden Tumoren, Immuntherapie, personalisierter Medizin und Strahlentherapie. Unsere Online-Kurse bieten praxisnahe Inhalte zu onkologischen Leitlinien, Chemotherapie-Management und Supportivtherapie – flexibel und kostenlos.

CME-Lounge Kardiologie – Update vom ESC aus Mailand
Jetzt kostenlos anmelden
Update Impfen – Aktuelle Empfehlungen und neue Technologien
Jetzt kostenlos anmelden
CME-Lounge Diabetes Praxis und Leitlinien DDG Update
Jetzt kostenlos anmelden
Update Harnblasenkarzinom
Das Harnblasenkarzinom gehört zu den häufigsten Tumorerkrankungen, wobei Männer dreimal häufiger betroffen sind als Frauen. Das durchschnittliche Erkrankungsalter liegt bei >70 Jahren. Die häufigste Form ist das nicht muskelinvasive Blasenkarzinom (70 %). Beim muskelinvasiven lokalisierten Blasenkarzinom erfolgt die Behandlung in der Regel multimodal. Diese umfasst eine Zystektomie, ergänzt durch perioperative Systemtherapien oder eine trimodale Therapie. Für Patienten mit einem geringen oder mittleren Risiko beim nicht muskelinvasiven Blasenkarzinom ist eine Instillationstherapie mit einem Chemotherapeutikum wie beispielsweise Mitomycin C 20 mg die bevorzugte Therapieoption, während bei „high risk“ nicht muskelinvasiven Blasenkarzinomen die Anwendung von Bacillus Calmette-Guérin die primäre Instillationstherapie ist. Für resektable muskelinvasive Tumoren ist die neoadjuvante Chemotherapie präoperativ Standard of Care. Postoperativ ist die adjuvante Immuntherapie oder die Immunerhaltungstherapie mit Checkpoint-Inhibitoren eine vielversprechende neue Therapieoption. Im metastasierten Stadium kommen neue, hochwirksame palliative Immunchemotherapien zum Einsatz.
Am Ende dieser Fortbildung kennen Sie...

Leitliniengerechte Diagnostik und Therapie des hepatozellulären Karzinoms und biliärer Karzinome
In den letzten Jahrzehnten sind die Inzidenz und Prävalenz von primären malignen Lebertumoren deutlich angestiegen. Das hepatozelluläre Karzinom (HCC) ist weltweit der am häufigsten vorkommende maligne Lebertumor. Biliäre Karzinome (engl. „biliary tract cancer”, BTC), bösartige Gallengangstumoren, bilden eine heterogene Gruppe von epithelialen Neoplasien. Im September 2024 wurde eine neue Version der S3-Leitlinie für das hepato-zelluläre Karzinom und die biliären Karzinome unter der Federführung der Deutschen Gesellschaft für Viszeralmedizin (DGVS) veröffentlicht. Für das HCC stehen derzeit zahlreiche Therapieoptionen zur Verfügung, darunter Resektion, lokal ablative Verfahren und systemische Therapieansätze, die abhängig vom Stadium der Erkrankung eingesetzt werden. Die Behandlungsergebnisse für fortgeschrittene Erkrankungsstadien sowohl des HCC als auch des BTC sind bisher nicht zufriedenstellend. Allerdings hat sich v. a. das BTC in den letzten Jahren zu einem Beispiel für den erfolgreichen Einsatz der Präzisionsonkologie entwickelt. Es wurden zahlreiche systemische Therapieansätze eingeführt, die auf individuellen molekularen Profilen basieren. Neue Entwicklungen im Bereich der systemischen Therapien haben das Potenzial, die Prognose von Patienten in fortgeschrittenen Erkrankungsstadien auch heute schon wesentlich zu verbessern.
Am Ende dieser Fortbildung kennen Sie...

Highlights vom ASCO und ASCO-GU – Update Prostatakarzinom
Auf der letzten Jahrestagung der American Society of Clinical Oncology (ASCO) und dem ASCO-Genitourinary (GU) Cancers Symposium wurden wieder interessante Ergebnisse von zahlreichen kleineren Studien zum Prostatakarzinom präsentiert. Bei Patienten mit einem metastasierten kastrationsresistenten Prostatakarzinom (mCRPC) mit Mutationen der homologen Rekombinationsreparatur (HRR) wurden weitere Daten vorgestellt, die den Vorteil einer First-Line-Kombination aus Androgenrezeptor-Signalweg-(ARPI-)Inhibitor und Poly-(ADP-ribose-)Polymerasen-(PARP-)Inhibitor stützen. Zirkulierende Tumor-DNA (ctDNA) wurde auch beim mCRPC als relevanter Prognosemarker bestätigt. Nebenwirkungen einer Androgendeprivationstherapie (ADT) können mit einer kognitiven Verhaltenstherapie günstig beeinflusst werden. Bei Patienten mit einem metastasierten hormonsensiblen Prostatakarzinom (mHSPC) ist zur Therapiesteuerung auch eine regelmäßige Bildgebung wichtig. Wichtigstes Behandlungsziel beim mHSPC ist die Verlängerung der Zeit bis zur Kastrationsresistenz. Eine früh einsetzende Dreifachtherapie mit ARPI, Docetaxel und ADT erzielte bislang sehr gute Ergebnisse, was weitere Auswertungen der ARASENS-Studie eindrucksvoll belegen.
Am Ende dieser Fortbildung kennen Sie...

Neue Therapieansätze bei triple-class refraktärem Multiplen Myelom
Der Schwerpunkt dieser Fortbildung liegt auf den Behandlungsmöglichkeiten für Patienten mit fortgeschrittenem Multiplen Myelom (MM), die bereits eine Triple-Class-Refraktärität gegenüber den verfügbaren Therapieoptionen aufweisen. Die Bezeichnung Triple-Class-refraktär bezieht sich auf Patienten, die bereits mit einem Proteasom-Inhibitor, einem Immunmodulator und einem Anti-CD-38-Antikörper behandelt wurden und die während der Behandlung oder innerhalb von 60 Tagen nach Abschluss der Therapie einen Krankheitsprogress erfahren haben. Neben den Therapieoptionen, die bereits in den europäischen Leitlinien von 2021 und der Deutschen S3-Leitlinie „Diagnostik, Therapie und Nachsorge für Patienten mit monoklonaler Gammopathie unklarer Signifikanz (MGUS) oder Multiplem Myelom“ von 2022 empfohlen werden, werden auch neuere zugelassene Substanzen vorgestellt. Dies schließt insbesondere Melphalanflufenamid, das auch unter dem Namen Melflufen bekannt und seit August 2022 zur Behandlung des Triple-Class-refraktären MM zugelassen ist, ein. Melflufen ist ein Vertreter der neuen Wirkstoffklasse der Peptid-Drug-Konjugate (PDC), der für die Behandlung des fortgeschrittenen MM zugelassen wurde. Es handelt sich um eine vielversprechende Therapieoption, die sich durch eine Kombination aus guter klinischer Wirksamkeit, einem gut beherrschbaren Nebenwirkungsprofil und der Erhaltung der Lebensqualität auszeichnet.
Am Ende dieser Fortbildung kennen Sie...
Aktuelle Diagnostik und Therapie des CUP-Syndroms
Das CUP-Syndrom (englisch: „cancer of unknown primary”), eine Krebserkrankung mit unbekanntem Primärtumor, bezeichnet ein sehr heterogenes Krankheitsbild. Es wird als ein histologisch bestätigtes Malignom definiert, bei dem der Ursprungstumor nach Abschluss einer ausführlichen Standarddiagnostik nicht identifiziert werden kann. Die moderne Therapie des CUP-Syndroms richtet sich nach mehreren Faktoren. Dazu gehören vor allem Tumorlokalisation, Histologie, Immunhistochemie, das molekulare Tumorprofil, Geschlecht und Risikofaktoren der Patienten. Patienten mit CUP-Syndrom können prinzipiell in eine Subgruppe mit prognostisch günstigem Profil und in eine mit prognostisch ungünstigem Profil eingeteilt werden. Vor allem die letztere Gruppe ist sehr heterogen und weist mit der bisherigen platin-basierten Standardchemotherapie unbefriedigende Therapieergebnisse auf. Neue zielgerichtete Therapieansätze, die das molekulare Tumorprofil berücksichtigen, und moderne Immuntherapien können das Überleben von Patienten mit prognostisch ungünstigem CUP-Syndrom wesentlich verbessern. Bei einigen der prognostisch günstigen CUP-Subtypen kann eine kurative Therapie angestrebt werden.
Am Ende dieser Fortbildung kennen Sie...

Von der radiologischen Diagnostik zur Therapie des HCC
Das hepatozelluläre Karzinom stellt die häufigste primäre Krebserkrankung der Leber dar. Es entsteht zumeist auf dem Boden einer Leberzirrhose. Etwa 80 bis 85 % der HCC-Herde weisen infolge einer arteriellen Hypervaskularisation ein typisches Kontrastmittel-(KM-)Verhalten in der Bildgebung auf. Dieses ist durch eine vermehrte Kontrastmittelanreicherung in der arteriellen Phase, gefolgt von einem Auswaschen in der portal- bzw. spätvenösen Phase gekennzeichnet. Dieser Befund ist bei entsprechender Risikokonstellation für die Diagnosestellung des HCC hinreichend. Der Radiologie kommt in der Diagnostik, Therapie und Nachsorge von Patienten mit HCC eine große Bedeutung zu. Je nach Tumorausdehnung und -stadium umfassen therapeutische Optionen lokale Maßnahmen (Resektion, Ablation, Bestrahlung, Lebertransplantation) sowie lokoregionäre (transarterielle Chemoembolisation, selektive interne Radiotherapie) oder systemische Therapien (einschließlich Immuntherapie). Diese Therapiemodalitäten können jeweils als Monotherapie oder in verschiedenen Kombinationen zum Einsatz kommen.
Am Ende dieser Fortbildung kennen Sie...
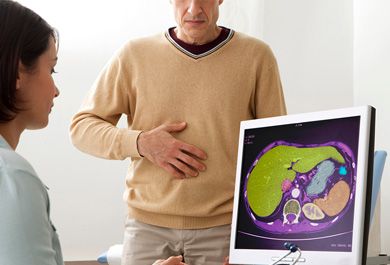
Lebermetastasen – Möglichkeiten der radiologischen Diagnostik und Therapie
Die Leber ist eine Prädilektionsstelle für Fernmetastasen bei malignen Erkrankungen. Lebermetastasen kommen wesentlich häufiger vor als primäre Lebermalignome. Kolorektale Karzinome stellen die häufigste Tumorentität hinsichtlich des Ursprungsortes von Lebermetastasen dar. Im Hinblick auf die Diagnostik, auf das therapeutische Management und auf die prognostische Einschätzung spielen die radiologischen Schnittbildverfahren in Form der Mehrschicht-Computertomografie (CT) und Magnetresonanztomografie (MRT) eine zentrale Rolle. Die Vorteile der kontrastmittelverstärkten CT liegen vor allem in der breiten Verfügbarkeit, der schnellen Bildakquisition und der Möglichkeit eines umfassenden Tumorstagings. Die MRT bietet hingegen aufgrund des hervorragenden Weichteilkontrastes die höchste Sensitivität für den Nachweis von Lebermetastasen. Dies gilt insbesondere für kleine metastatische Läsionen mit einem Durchmesser unter 1 cm sowie bei Vorliegen einer Fettleber. Die diagnostische Genauigkeit der MRT kann durch Verwendung diffusionsgewichteter Sequenzen und durch den Einsatz leberspezifischer Kontrastmittel gesteigert werden. Für die Therapie von Lebermetastasen kommen chirurgische Resektion, Systemtherapie, Bestrahlung sowie lokal ablative und vaskuläre Behandlungskonzepte zum Einsatz, jeweils einzeln oder kombiniert. Für eine optimale Behandlung ist eine interdisziplinäre Zusammenarbeit unerlässlich.
Am Ende dieser Fortbildung kennen Sie...

Neues zur Behandlung des Hochrisiko-nmCRPC
Das therapeutische Spektrum zur Behandlung des Prostatakarzinoms hat sich in den letzten Jahren deutlich erweitert und hat auch bei den Hochrisikopatienten mit einem nicht metastasierten kastrationsresistenten Prostatakarzinom (nmCRPC) zu einer deutlichen Verbesserung der Lebenssituation geführt. Der entscheidende Biomarker zur Einschätzung des Metastasierungsrisikos bei Patienten mit einem nmCRPC, bei denen es unter einer Androgendeprivationstherapie (ADT) zu einem Wiederanstieg des PSA-Spiegels (Prostata-spezifisches Antigen) kommt, ist die PSA-Verdopplungszeit (PSA-DT). Bei Patienten, die in der klassischen Bildgebung keine Metastasen haben, ist bei einer PSA-DT <10 Monate das Metastasierungs- und Mortalitätsrisiko innerhalb der nächsten zwei Jahre sehr hoch. </br> Apalutamid, Enzalutamid und Darolutamid verlängern bei Patienten mit einem nmCRPC sowohl das metastasenfreie Überleben (MFS) als auch das Gesamtüberleben (OS) signifikant. Wirksamkeit und Anwendungssicherheit der drei Substanzen sind vergleichbar gut; Darolutamid hat allerdings Vorteile beim Interaktionsprofil, was vor allem bei älteren Patienten mit Komorbiditäten und Begleitmedikationen günstig ist.
Am Ende dieser Fortbildung kennen Sie...

Therapie von Tumoren mit NTRK-Genfusionen
Neurotrophe Tyrosin-Rezeptor-Kinase-(NTRK-)Genfusionen können als onkogene Treiber fungieren. NTRK-Fusionen sind insgesamt selten und werden bei etwa 0,3 % aller Krebserkrankungen beobachtet. Neben seltenen Tumorarten, die eine sehr hohe Inzidenz an NTRK-Genfusionen haben, und solchen, die diese im unteren ein- bis zweistelligen Prozentbereich aufweisen, liegt die Inzidenz bei den häufigsten Tumorarten unter 1 %. Zum Nachweis von NTRK-Fusionen werden verschiedene Techniken eingesetzt. Bei dem schnell und flächendeckend verfügbaren immunhistochemischen Screening (IHC) schließt ein negativer Befund aber keine Fusionen aus und muss im positiven Fall durch eine molekularpathologische Methodik bestätigt werden. Auch molekulare Next-Generation-Sequencing-(NGS-)Techniken haben im Rahmen der Detektion von NTRK-Fusionen Vor- und Nachteile; ein Austausch zwischen Therapeuten und Pathologen ist dementsprechend unabdingbar. In Deutschland stehen mit Larotrectinib und Entrectinib zwei zugelassene TRK-Inhibitoren zur Verfügung. Beide Substanzen weisen hohe Ansprechraten auf und zeigen ein langanhaltendes Therapieansprechen, unabhängig von der Anzahl der Vortherapien. Larotrectinib und Entrectinib zeigen eine intrakranielle Wirksamkeit und sind in der Regel sehr gut verträglich.
Am Ende dieser Fortbildung kennen Sie...
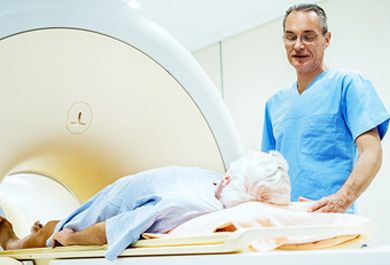
MRT der Prostata: Qualitätskriterien und 6 knifflige Fälle aus der Praxis
Die mpMRT der Prostata hat sich mittlerweile fest in der täglichen klinischen Routine eines diagnostisch tätigen Radiologen etabliert. Neben der reinen Detektion von karzinomsuspekten Arealen hilft sie bei der individuell optimalen Therapiewahl für Patienten mit einem Prostatakarzinom und gibt in Grenzfällen den entscheidenden Hinweis für das für den Patienten beste weitere urologische Vorgehen. Daher wird es für den klinisch tätigen Radiologen immer wichtiger, neben den Empfehlungen der PI-RADS Klassifikation auch die Besonderheiten des Prostatakarzinoms, der Diagnostik und der Therapie zu kennen. Grundlage einer exzellenten Diagnostik sind exzellente Bilder. Die für die multiparametrische MRT (mpMRT) der Prostata formulierten PI-QUAL Kriterien greifen dies auf und beurteilen anhand einer Likert Skala von 1-5 die Qualität der Untersuchung. Dieser Score gibt dem Zuweiser die Möglichkeit, die Aussagekraft des Befundes anhand einer einzigen Zahl zu beurteilen. In den PI-QUAL Score fließen für alle Sequenzen der mpMRT sowohl technische (objektive) Parameter als auch visuelle (subjektive) Kriterien ein, deren Beurteilung mit etwas Übung nicht viel Zeit kostet.